Page 6 - Erişkinlerde Hastanede Gelişen Pnömoni Tanı ve Tedavi Uzlaşı Raporu
P. 6
Türk Toraks Derneği Erişkinlerde Hastanede Gelişen Pnömoni Tanı ve Tedavisi Uzlaşı Raporu
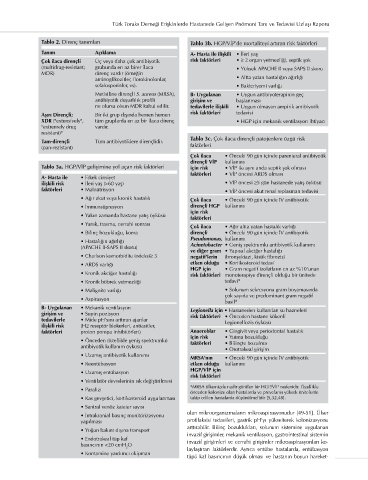
Tablo 2. Direnç tanımları Tablo 3b. HGP/VİP’de mortaliteyi artıran risk faktörleri
Tanım Açıklama A- Hasta ile ilişkili • İleri yaş
Çok ilaca dirençli Üç veya daha çok antibiyotik risk faktörleri • ≥ 2 organ yetmezliği, septik şok
(multidrug-resistant; grubunda en az birer ilaca • Yüksek APACHE II veya SAPS II skoru
MDR) direnç vardır (örneğin
aminoglikozitler, florokinolonlar, • Altta yatan hastalığın ağırlığı
sefalosporinler, vs). • Bakteriyemi varlığı
Metisiline dirençli S. aureus (MRSA), B- Uygulanan • Uygun antibiyoterapinin geç
antibiyotik duyarlılık profili girişim ve başlanması
ne olursa olsun MDR kabul edilir. tedavilerle ilişkili • Uygun olmayan ampirik antibiyotik
Aşırı Dirençli; Bir iki grup dışında hemen hemen risk faktörleri tedavisi
XDR ("extensively", tüm gruplarda en az bir ilaca direnç • HGP için mekanik ventilasyon ihtiyacı
"extremely drug vardır.
resistant)"
Tablo 3c. Çok ilaca dirençli patojenlere özgü risk
Tam-dirençli Tüm antibiyotiklere dirençlidir.
(pan-rezistant) faktörleri
Çok ilaca • Önceki 90 gün içinde parenteral antibiyotik
dirençli VİP kullanımı
Tablo 3a. HGP/VİP gelişimine yol açan risk faktörleri için risk • VİP ile aynı anda septik şok olması
faktörleri • VİP öncesi ARDS olması
A- Hasta ile • Erkek cinsiyet
ilişkili risk • İleri yaş (>60 yaş) • VİP öncesi ≥5 gün hastanede yatış öyküsü
faktörleri • Malnütrisyon • VİP öncesi akut renal replasman tedavisi
• Ağır akut veya kronik hastalık Çok ilaca • Önceki 90 gün içinde IV antibiyotik
• İmmunsüpresyon dirençli HGP kullanımı
için risk
• Yakın zamanda hastane yatış öyküsü faktörleri
• Yanık, travma, cerrahi sonrası Çok ilaca • Ağır altta yatan hastalık varlığı
• Bilinç bozukluğu, koma dirençli • Önceki 90 gün içinde İV antibiyotik
Pseudomonas, kullanımı
• Hastalığın ağırlığı
(APACHE II-SAPS II skoru) Acinetobacter • Geniş spektrumlu antibiyotik kullanımı
ve diğer gram • Yapısal akciğer hastalığı
• Charlson komorbidite indeksi≥ 3 negatif’lerin (bronşektazi, kistik fibrozis)
• ARDS varlığı etken olduğu • Kortikosteroid tedavi
HGP için • Gram negatif izolatların en az %10’unun
• Kronik akciğer hastalığı risk faktörleri monoterapiye dirençli olduğu bir ünitede
• Kronik böbrek yetmezliği tedavi*
• Malignite varlığı • Solunum sekresyonu gram boyamasında
çok sayıda ve predominant gram negatif
• Aspirasyon
basil*
B- Uygulanan • Mekanik ventilasyon Legionella için • Hastaneden kullanılan su hazneleri
girişim ve • Supin pozisyon risk faktörleri • Önceden hastane kökenli
tedavilerle • Mide pH’sını arttıran ajanlar Legionellozis öyküsü
ilişkili risk (H2 reseptör blokerleri, antiasitler,
faktörleri proton pompa inhibitörleri) Anaeroblar • Gingivit veya periodontal hastalık
için risk • Yutma bozukluğu
• Önceden (özellikle geniş spektrumlu) faktörleri • Bilinçte bozulma
antibiyotik kullanım öyküsü • Orotrakeal girişim
• Uzamış antibiyotik kullanımı MRSA’nın • Önceki 90 gün içinde İV antibiyotik
• Reentübasyon etken olduğu kullanımı
HGP/VİP için
• Uzamış entübasyon
risk faktörleri
• Ventilatör devrelerinin sık değiştirilmesi
*MRSA ülkemizde nadir görülen bir HGP/VİP nedenidir. Özellikle
• Paralizi
önceden kolonize olan hastalarda ve prevelansı yüksek ünitelerde
• Kas gevşetici, kortikosteroid uygulanması takip edilen hastalarda düşünülmelidir [5,32,48].
• Santral venöz kateter sayısı
olan mikroorganizmaların mikroaspirasyonudur [49-51]. Ülser
• İntrakranial basınç monitörizasyonu
yapılması profilaksisi tedavileri, gastrik pH’yı yükselterek kolonizasyonu
arttırabilir. Bilinç bozuklukları, solunum sistemine uygulanan
• Yoğun bakım dışına transport
invazif girişimler, mekanik ventilasyon, gastrointestinal sistemin
• Endotrakeal tüp kaf invazif girişimleri ve cerrahi girişimler mikroaspirasyonları ko-
basıncının <20 cmH O
2 laylaştıran faktörlerdir. Ayrıca entübe hastalarda, entübasyon
• Kontamine yardımcı ekipman
tüpü kaf basıncının düşük olması ve hastanın boyun hareket-